Дископатията като заболяване
Дископатията е увреждане на еластичните дискове, разположени между прешлените на гръбнака. Заболяването може да засегне и трите зони на гръбначния стълб – шийната, гръдната и поясната. Дископатията на врата е втората по честота след поясната. Уврежданията при нея болезнено блокират врата и силно ограничават движенията на главата, засягат раменете, плешките, ръцете.
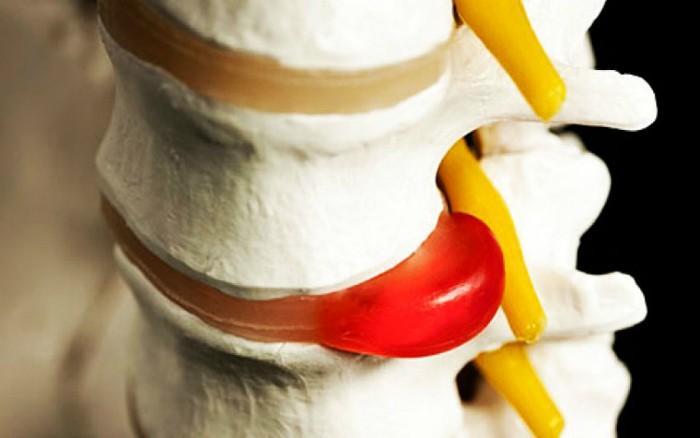
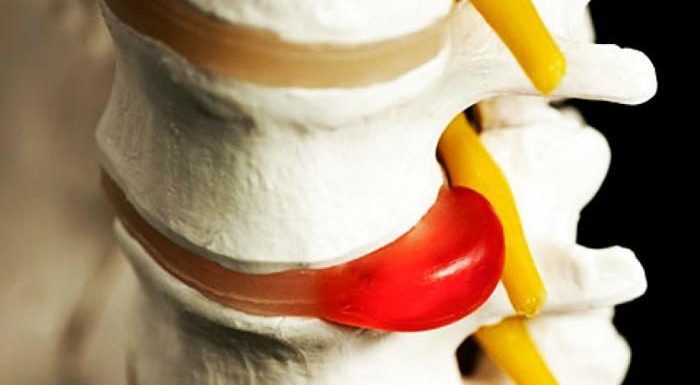
Ролята на дисковете е като на ресори – те омекотяват вибрациите при движението и усукванията, както и натиска върху прешлените на гръбначния стълб. А той е под постоянно напрежение, тъй като се противопоставя на земното притегляне, за да може човек да е изправен. Освен това дисковете, заедно с междупрешлените стави, способстват за гъвкавостта на гръбнака.
Структурата на междупрешлените дискове включва меко ядро и защитен пръстен, наречен фиброзен. В оптималното си състояние ядрото е с много вода и желатинообразно, а пръстенът е от плътно наслоени колагенни фибри. С напредването на възрастта тази структура започва да се изменя, развиват се дегенеративни процеси. Ядрото се измества, притиска и издува пръстена, по който се появяват пукнатини и други дефекти, дори разкъсване. Така ядрото може да излезе извън зоната на диска, а той се „сплесква“. При издуванията или показването на ядрото, могат да се притиснат и възпалят нервите, които излизат от гръбначния мозък в пространството, където е дискът.
Ако дископатията е е задна – към гръбначно-мозъчния канал, може частици от диска да притиснат гръбначния мозък. От дразненето на нервите започват болките и обездвижването. Дископатията обикновено се появява в активна възраст – дегенеративните промени започват около 30-ата година на човека а активността и проявите й са индивидуални. При по-голямо физическо натоварване – например при спортистите, често става дума за натрупани многобройни микротравми.
Увреждането може да се получи и от тежко нараняване при инцидент. Към поява и развой на болестта предразполагат и редица фактори от всекидневието, които са с постоянна повторяемост:
- неправилна стойка при вървеж
- носене през рамо на тежки чанти
- изгърбване при работа с компютър или други дейности на бюро, маса, тезгях
- продължително непроменени пози като например при дългите курсове на шофьорите на камиони, вдигане на тежко и т.н.
Симптоми на дискипатията в шийната зона на гръбнака
Гръбначният шиен отдел включва 7 прешлена – от черепа до над гръдния отдел. Тук дископатията протича, като част от диска навлиза в гръбначно-мозъчния канал и при развоя й се стига до притискане на гръбначния мозък. Заболяването има специфични прояви според локализацията, тъй като на всяко ниво на съответния прешлен гръбначният мозък и нервните корени „отговарят“ за дадени телесни части.
Дископатията на врата най-често засяга пространството между петия и шестия, и шестия и седмия прешлен, където напрежението е най-голямо.

В тези случаи развитието на болестта съответно води до изтръпване и болка в ръцете, като се засяга и зоната на лакътя, мускулна слабост конкретно на бицепса, подуване и вцепеняване на пръсти; сковаване на рамото и ръката в задната им част, донякъде и на предмишницата, свиването на юмрука е силно затруднено.
Ако дископатията е между прешлени 2 и 3, симптомите включват изтръпване и намалена подвижност на езика, главоболие, проблеми с движението на главата, зрителни проблеми.
Дископатията между шийните прешлени 3 и 4 предизвиква болки в шията, също и в ключицата, появяват се затруднения за движението на главата и раменете. Ако увреждането е на диска между прешлени 4 и 5, се появяват болки и изтръпвания в плешката и раменната област, делтовидният мускул отслабва, ограничават се движенията на рамото и ръката, особено при вдигане нагоре.
Ако дископатията се получи внезапно – да речем разкъсване на пръстена при удар, болката е силна. Но при постепенното развитие на болестта, началните симптоми могат да се възприемат като незначителни – болката във врата е сравнително лека, като се усилва при опити за движения на главата или раменете. Хората често се самоуспокояват, че „просто са спали накриво“ или са се „натъртили“.
Продължителността на симптомите обаче трябва да подскаже, че те не са безобидни, даже и да стихват. При всяко сковаване, болка или изтръпвания във врата, в ръцете, раменете, спазми, тежест, отслабване на мускулната им сила, ограничена подвижност, забавени рефлекси, трябва да се потърси лекарски консулт.
Диагностика на дискапатията във врата
Дископатията /разкъсването на фиброзния пръстен и излизането на ядрото на диска/ в шийната зона не е единствената причина за появата на мравучене, болки и обездвижване в различна степен на врата, раменета, ръцете.
Подобни като при дископатията симптоми могат да бъдат предизвикани и от други заболявания, свързани със структурата и подхранването на дисковете и прешлените.
Такива са например:
- различни видове ревматични заболявания
- разместване на прешлените заради увредените и изменени дискове
- ендокринни заболявания, увреждания на кръвоносни съдове и лошо кръвоснабдяване на дисковете
- възпаления на дискове и прешлени, тумори и други по-чести, или по-редки причини.
Затова е необходима точна диагностика
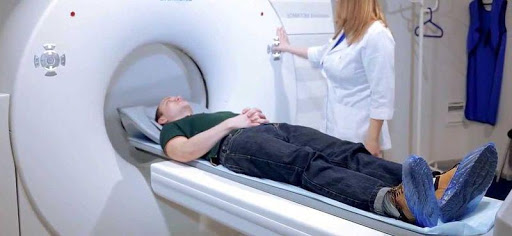
Най-прецизна диагноза се прави с ядрено магнитен резонанс. Методът е на база радио вълни, създаващи магнитно поле. Проблемната зона се сканира с оглед на дисковете и прешлените, като състоянието им се изобразява точно и разкрива патологиите на меката и на костната тъкан.
Пациентът е легнал върху „маса“, която се приплъзва напред в скенера и се нагласява според желаната зона, която трябва да се изобрази. По време на процедурата пациентът не трябва да мърда. С метода се избягва облъчването с рентген.
Друг метод за диагностика е компютърната томография, която също точно показва изтласкванията или разкъсването на диска, евентуалното разместване на прешлени, калцирания и т.н. Използват се също така рентгенови снимки в разнообразни проекции за откриване на дегенеративните промени. По-рядко се използва миелография – вкарване в гръбначния канал на контрастно вещество и сканиране с рентген.
Лечение на дископатията в шийната област
Има различни начини за лечението на дископатията на врата. В повечето случаи се разминава без операция, до хирургична интервенция се прибягва само при силно напредналите стадии на заболяването, което не се повлиява от консервативните методи. Общата цел е да се премахне болката и да се предотврати появата и отново.

Консервативното лечение е особено ефективно в началните стадии, на дископатията или когато все още няма разкъсване а издуване на пръстена. То включва по-голям покой, двигателна активност по определен режим, обезболяващи, физиотерапия и др.
Много полезни са специализираните масажи за корекция на микроразместванията, подобряване на кръвоснабдяването, обмяната на веществата, протичането на нервните импулси, предавани от гръбначния мозък към органите.
Като медикаменти за отстраняване на болките и възпаленията, в консервативното лечение се използват редица нестероидни средства – хепарин, кетопрофен, ибупрофен, диклофенак,. В по-редки случаи в гръбначния канал се инжектира кортизон, който е със силен противовъзпалителен ефект.
Широко използвана е кинезитерапията – според диагнозата, се подготвя програма от възстановителни процедури и упражнения. Прилага се също инверсна терапия, техники от йога и др. методи. Спомагателно може да се използва и шийна яка – мека от дунапрен или твърда от пластмаса или метал. Тя поддържа врата и го фиксира в необходимото положение при провеждане на лечението.
Често се препоръчват и анатомичните възглавници, които поддържат врата в необходимата позиция по време на сън, за да се избегне нагнетяване на напрежение върху прешлените, съответно и дисковете.
Хирургичната намеса е последният начин, когато увреждането на диска е прекалено голямо. Ако болката не отминава след консервативното лечение и мускулната слабост продължава, се обмисля операция. Основният оперативен метод е микродисцектомия, при който с помощта на микроскоп и минимален разрез се премахва вътрешната част на увредения диск. Според показанията, се прилагат техники на минимална интервенция като коблацио, като чрез специални електроди през кожата се отнема от обема на увредения диск.